Госпитализация при COVID-19: «за» и «против»

Основная задача врача – помочь пациентам справиться с болезнью в домашних (амбулаторных) условиях. И в большинстве случаев сделать это удаётся. Однако бывают ситуации, когда без госпитализации обойтись нельзя.
Казалось бы, в больнице, по сравнению с домашними условиями, гораздо больше возможностей для оказания квалифицированной помощи: лабораторная диагностика, КТ, магистральный кислород, возможность применения биологической терапии и пр.
Вместе с тем, есть и негативные факторы, говорящие не в пользу госпитализации: высокая вирусная нагрузка (концентрация вируса в воздухе), внутрибольничные инфекции и другие, менее опасные, но неприятные моменты, связанные с пребыванием в больнице.

Глобально существует две причины для определения пациента в стационар:
невозможность в домашних условиях обеспечить адекватную кислородную поддержку при устойчивом снижении сатурации;
необходимость проведения биологической терапии.
Первая связана с высоким процентом поражения лёгких и, как следствие, существенным нарушением газообмена, приводящим к дыхательной недостаточности. Вторая - с развитием избыточных аутоиммунных реакций, повреждающих собственные ткани организма (начало цитокинового шторма). И то, и другое требует наблюдения и лечения в условиях стационара.
В данной ситуации возникает главный вопрос: как не пропустить тот момент, когда наступает необходимость госпитализации?
«Диванные эксперты» дадут множество советов на эту тему: от «вызывайте скорую сразу, как только получили положительный тест», до «держитесь до потери сознания, только не соглашайтесь ехать в больницу».
В идеале решение о необходимости стационарного лечения должен принимать врач, и лучше, если это будет не врач бригады СМП (скорой медицинской помощи), а курирующий данного пациента доктор, знающий, как протекала болезнь до этого момента. Своё решение он примет на основе клинической картины, динамики температуры и сатурации, данных лабораторных исследований. Пациенту рекомендуется уже в начале заболевания обратиться к специалисту, который сможет быть с ним в онлайн-режиме на протяжении всей болезни. Конечно, такой врач есть не всегда или нет возможности обратиться к нему.

В этом случае критерии для принятия решения о вызове скорой помощи следующие:
падение сатурации до уровня ниже 94, сопровождающееся одышкой, затруднением и повышением частоты дыхания;
устойчивая к жаропонижающим средствам температура выше 38 ֯С.
Как видно, эти критерии соответствуют указанным ранее причинам принятия решения о госпитализации.
Также пациентов часто интересует, стоит ли делать КТ и необходимо ли принимать решение о назначении в стационар только на основании этих результатов. Если наблюдение за течением болезни ведёт опытный врач, то для него результат КТ не является основным методом оценки необходимости госпитализации, а первым её этапом в приёмном отделении больницы или КТ-центре.
Решение о госпитализации врач скорой помощи принимает на основании оценки состояния пациента по шкале NEWS, в которой определены более расширенные критерии. Если пациент не соответствует ей, скорее всего, в госпитализации будет отказано.
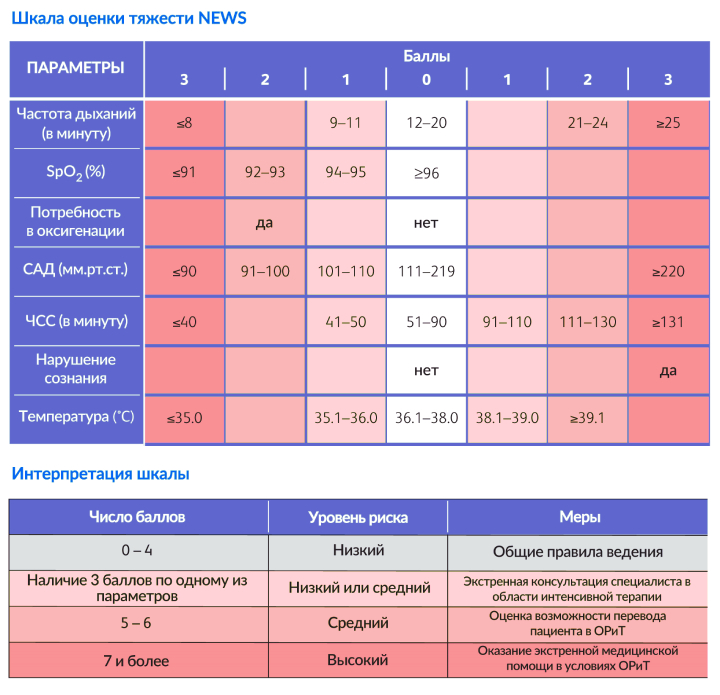
Вывод: лучше всего с принятием решения о госпитализации справится наблюдающий врач, а при отсутствии такового – сам пациент или его родственники, руководствуясь информацией, изложенной выше. Ответственное принятие такого решения позволяет не только избежать нежелательных последствий нахождения в больнице, но и напрасно не нагружать систему здравоохранения.
Не болейте!
Источник, автор Всеволод Бенцианов
