Как похудеть «после 45-ти» без разочарований
Часть 2: гормоны, глюкоза и препараты

Продолжаем мини-цикл, посвященный проблеме сохранения стройности у женщин в период пременопаузы. И если в прошлом материале наш эксперт врач-эндокринолог Ирина Баранова рассказывала о влиянии на процесс диет и физических нагрузок, то сегодня поговорим о биохимическом и гормональном балансе организма.
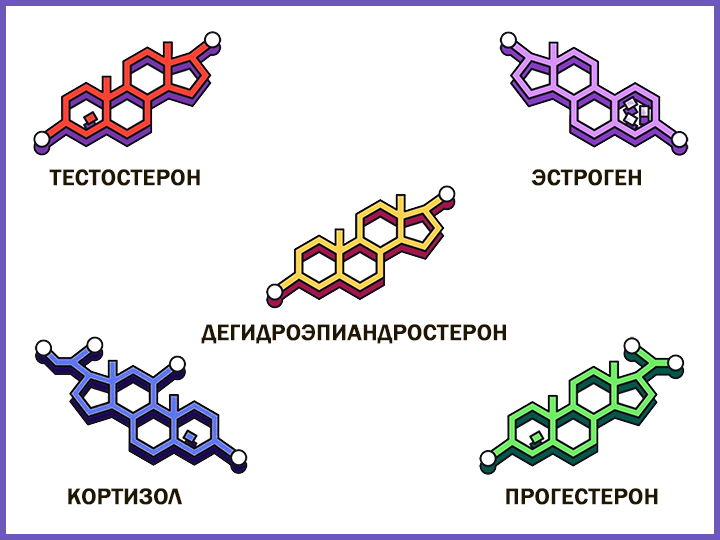
— Ирина Анатольевна, как известно, после 45 лет у нас снижается выработка половых гормонов. Это влияет на обмен веществ и вес человека?
— Снижение синтеза гормонов, конечно, в общем и целом, влияет как на основной обмен, так и на общее самочувствие пациента. Если у женщины дефицит эстрогенов и она страдает климактерическим синдромом, который проявляется в виде потливости, приливов, ощущения постоянной усталости и т. д., ей уже не до спортзала или бассейна. Это влияет на ее сон, аппетит, настроение. Кажется, что ничего не получается, дама начинает заедать стресс, от чего у нее начинает говорить совесть, что она не может справиться с собой... и так по кругу. Кстати, у мужчин, в принципе, все то же самое: на фоне дефицита тестостерона так же могут отмечаться депрессии, которые провоцируют уменьшение физических нагрузок.
Весь этот порочный круг нужно разрывать, идти к врачу, разговаривать со специалистом. Он проведет обследование организма, который сейчас адаптируется к снижению выработки гормонов. Механизм тут следующий: на фоне дефицита эстрогена (или тестостерона) у пациента наблюдаются соответствующие клинические проявления, происходит перераспределение подкожно-жировой клетчатки. Но при правильном подходе, который включает не только подбор препаратов, но и умеренный, сбалансированный рацион питания, увеличение физической нагрузки, соблюдение режима отдыха и сна, минимизацию стрессов, симптоматику можно убрать. Также самочувствие корректируют путем назначения менопаузальной гормональной терапии либо заместительной терапии тестостерона, но делать это должен исключительно врач, по результатам оценки всех факторов риска.
— Может ли заместительная гормональная терапия (ЗГТ) замедлить набор веса?
— Само по себе назначение гормональных препаратов не решает проблему лишних килограммов. ЗГТ работает в комплексе. Если все-таки пациент настроен на терапию, либо мы можем ему другими вспомогательными препаратами помочь, купировать какие-то симптомы, которые мешают ему вести правильный образ жизни и применять сбалансированное питание, то тогда, соответственно, мы можем рассмотреть сначала купирование симптомов, а затем потихоньку подводить его к сбалансированному образу жизни.
— Сейчас часто слышим название «кортизоловый живот». А как регулировать уровень этого гормона и нужно ли это?
— У пациентов с гиперкортицизмом, то есть клинически повышенным уровнем кортизола, будет увеличен живот со стриями (растяжками). С медицинской точки зрения речь идет об очень тяжелом заболевании — синдроме Кушинга. Как правило, такие пациенты хронически тяжелые, им требуется хирургическое лечение и постоянная пожизненная терапия. То, что в народе называют «кортизоловым животом», как правило, связано с образом жизни: мы начинаем больше есть, меньше двигаться, у нас не хватает сил из-за стресса. Недостаток сна ухудшает гормональный фон: повышается аппетит, за счет нарушения баланса лептина и грелина (гормонов «голода» и «насыщения») снижается чувствительность к инсулину. Кортизол, выделяемый при стресс, усугубляет ситуацию, усиливая накопление жира. Но это не связано с конкретным заболеванием. Полноценный сон, здоровое питание и спорт помогают поддерживать нормальный вес.
Как регулировать кортизол после 40 лет? Так же, как до 20-ти и до 30-ти лет — никак. Стресс-менеджмент, сон, физическая нагрузка, зелень — наше все!

— Еще одно «народное» понятие — «вдовий горб». Можно ли от него избавиться?
— С точки зрения медицины «вдовий горб» — это просто скопление жировой ткани в верхней части спины и задней поверхности шеи, которое возникает преимущественно у женщин в период менопаузы вследствие гормональных изменений, включая снижение уровня эстрогенов. Избавиться от него непросто, поскольку данное явление связано с глубокими изменениями в организме, однако существуют методы, позволяющие уменьшить его проявления:
менопаузальная гормональная терапия
физиотерапия
регулярные упражнения, особенно направленные на укрепление мышц спины и шеи
Но самым эффективным является конечно хирургическое лечение — липосакция.
— Есть мнение, что с возрастом снижается и чувствительность к инсулину. Эта проблема касается всех или только склонных к диабету?
— Все верно. Снижение обусловлено многими факторами. Первый и основной, на который мы не можем повлиять — наследственность. Если у пациента в семье были родственники (особенно близкие: мама или папа, братья или сестры) с сахарным диабетом II типа и ожирением, тогда, конечно, он находится в группе риска и ему нужно особенно жестко следить за своим образом жизни.
Второе — генетическая предрасположенность к инсулинорезистентности. То есть, человек может соблюдать все диетические рекомендации, не иметь вредных привычек, но из-за генетики и, возможно, даже наследственных дефектов генов второй тип диабета у него может развиваться и при нормальной массе тела. Таких людей немного, порядка 5-10% от общего числа заболевших диабетом после 45 лет. Им назначается медикаментозная терапия, что очень хорошо компенсирует диабет без набора веса.
Сама по себе инсулинорезистентность — это не диагноз, а состояние, которое возникает на фоне избыточного накопления жировой ткани в организме. То есть, врач не лечит ее как отдельное заболевание (я хочу акцентировать на этом внимание), не назначает препараты для того, чтобы снизить какую-то циферку на бланке от лабораторий. Собирается семейный анамнез, проводится осмотр пациента, и только потом делается вывод о склонности к диабету (если мы говорим про генетику). И если при прочих равных пациент соблюдает все рекомендации эндокринолога, есть высокие шансы, что болезнь не разовьется.

— Что первично: ожирение или диабет/преддиабет?
— Первично всегда ожирение. Кроме случаев генетической предрасположенности — у худых пациентов с диабетом II типа немного другая история, но их, как я уже говорила выше, достаточно мало. В основной массе это всегда вес, накопление избыточной жировой ткани. Причем инсулинорезистентность начинается задолго до того, как человек дошел до определенной степени ожирения. Уже с индекса массы тела от 25 и до 30 может развиться преддиабет, а при плохой наследственности, малоподвижном образе жизни — и сахарный диабет II типа.
— Насколько безопасно худеть при помощи лекарственных средств?
— В своей практике я часто использую препараты-агонисты рецепторов глюкагоноподобного пептида 1 типа (АрГПП-1) на первых этапах лечения моих пациентов. Они помогают идеально настроить рацион в условиях назначенного лечения, когда на весах уже фиксируются изменения и человек ведет дневник питания. Это «костыль», который помогает настроить жизненный цикл на правильные рельсы.
При этом я категорически против назначения Семаглутида или Тирзепатида людям, мечтающим «только сбросить один-два килограммчика». Все же это серьезные препараты, которые в руках людей, не умеющих с ними обращаться, приведут к развитию побочных эффектов. Назначать их должен только лечащий врач и строго по показаниям. И продаваться строго по рецепту! Да, они не вызывают рак, не делают ничего плохого с организмом, если пациент соблюдает правила использования, и помогают достичь великолепных результатов. НО(!) только в сочетании с модификацией образа жизни и физической нагрузкой. Это не волшебная таблетка, которая помогает похудеть на всю оставшуюся жизнь. Если за год-два-три проводимой терапии пациент не научится вести пищевой дневник и не увидит ошибок в собственном рационе (у каждого они свои), то за это время он не получит никаких изменений. И когда он вернется к нормальной жизни и перестанет колоть препарат, вернется аппетит. И потерянные килограммы вернутся, даже с плюсом.
Часть осложнений на фоне приема вышеназванных лекарств связана или с их неправильным использованием, или с сопутствующей патологией ЖКТ.
Диарея. Подстерегает тех, кто полагает, что можно колоть себе ту же «Тирзетту» и параллельно есть торты или жаренную картошку с майонезом. В связи с особенностью механики данного препарата жиры (особенно, животные) будут раздражать желудочно-кишечный тракт и приводить к нежелательным побочным эффектам.
Саркопения, истончение мышечных волокон. Проблема, связанная со снижением мышечной массы, на фоне которого необходимо поддерживать адекватное количество белка (особенно постного) в рационе. При условии добора белка и поддержания адекватной физической активности, процент снижения массы (не веса!) тела окажется не таким значительным, соответственно, и саркопения, если и будет, то не столь выраженной.
Если не уделять внимание своему рациону, то побочным эффектом будет выступать желчекаменная болезнь. Это тоже одно из осложнений лекарственной терапии, пусть и редкое. Если у вас уже диагностировано данное заболевание, то лучше сначала рассмотреть вариант хирургического лечения, если оно невозможно, обязательно обсудите с врачом тщательный контроль своего самочувствия.
Выраженных противопоказаний к приему АрГПП-1 нет. Единственное серьезное — медуллярный рак щитовидной железы. Пациент, как правило, знает об этой наследственной патологии у себя или в анамнезе у родственников.
— В Сети встречали описание случаев, когда в результате экстремального похудения человек «заработал» диабет. Что еще может произойти со здоровьем худеющего?
— На фоне очень высокой глюкозы не зарабатывают диабет, а, наоборот, худеют. По своему опыту скажу, если пациент резко потерял в весе, то скорее всего на момент снижения массы тела у него уже есть диабет.
Проблемы на этом фоне могут возникать и в 20, и в 30 лет. Чем пациент старше, тем выше у него риск острых сердечно-сосудистых катастроф. Естественно, если вам за 70, то даже при наличии диагноза «ожирение» врач будет советовать худеть крайне медленно, просто расширяя физическую нагрузку для повышения мышечного тонуса.
Резкое снижение веса в любом возрасте может спровоцировать дефицитарные нутриативные состояния, которые при длительном невосполнении будут приводить уже к серьезным хроническим заболеваниям, в том числе желудочно-кишечного тракта (синдром раздраженного кишечника), желчекаменной болезни. При сильной потере массы тела у пациентов 40-45 лет может развиваться остеопороз. Это очень тяжелое и грозное заболевание, которое на первых порах не имеет клинических проявлений, но в дальнейшем может привести к патологическому перелому.
В заключение хотела бы призвать наших читателей худеть осознанно, обращая внимание на собственное самочувствие. И обязательно советуйтесь с врачом!

